La chirurgie dermatologique ou cutanée est la prise en charge des lésions bénignes cutanées et sous-cutanées (grains de beauté,
kystes épidermiques, lipomes, etc…) et des cancers de la peau (lésions malignes : carcinome basocellulaire, carcinome épidermoïde, mélanome…).
Les lésions cancéreuses siègent fréquemment sur le visage car elles sont souvent liées à l’exposition solaire. Cette chirurgie
peut s’effectuer sous courte anesthésie locale la plupart du temps.
Les moyens de réparation d’une lésion cutanée cancéreuse sont la suture directe (lorsque la lésion est petite), la cicatrisation dirigée
(cicatrisation par des pansements), la greffe de peau (prélèvement de peau sur une autre zone discrète du corps), ou un lambeau (mobilisation
de la peau adjacente à la lésion pour fermer la perte de substance tissulaire).
La chirurgie du cancer de la peau
 Techniques
Techniques
Pour commencer il faut savoir que toute intervention chirurgicale traverse la peau. Quelle que soit la technique utilisée pour
recoudre celle-ci, une cicatrice en résultera. Elle s’atténuera pour devenir discrète mais ne sera jamais invisible.
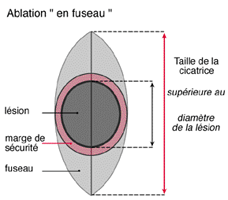
Le principe de base est l'ablation "en fuseau" suivie d'une suture directe par rapprochement des berges. Dans le cas des lésions
malignes, une marge de sécurité dont l'ampleur dépend du type de lésion est rajoutée (cf.schéma).
Le fuseau permet d’éviter la formation de replis aux extrémités de la cicatrice lors de la fermeture en diminuant la tension
sur les berges, mais aboutit à une cicatrice dont la taille est supérieure au diamètre de la lésion. Mais, à long terme, le
résultat esthétique sera meilleur.
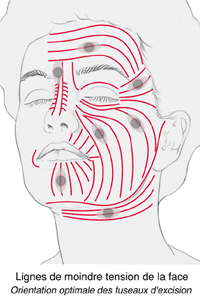
De plus, la discrétion de la cicatrice sera favorisée par l'orientation de l'incision dans l'axe des plis naturels de la peau
(cf. schéma) et par une technique de suture irréprochable.
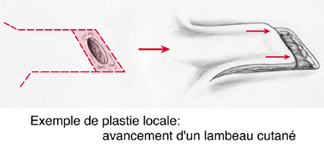
Dans certains cas, la fermeture par suture directe est irréalisable à cause de la taille ou de l’endroit de la lésion. La
couverture de la zone est assurée alors soit par une greffe de peau prélevée sur une autre région discrète, soit par un lambeau
(déplacement de peau avoisinante pour recouvrir la perte de substance cutanée : cf. schéma). Il existe un certain nombre de cas
pour lesquels le meilleur résultat esthétique sera donné par la mise en route d’une cicatrisation dirigée. Il s’agit de réaliser
quotidiennement un protocole de pansements spécialisés permettant la cicatrisation spontanée de la zone opérée. La cicatrisation
dirigée peut également être employée temporairement en attendant les résultats de l’analyse de la pièce opératoire.
Enfin, dans de très rares cas, nous utilisons l’expansion cutanée réalisée grâce à des ballonnets gonflables placés sous la peau
saine avoisinante (le gonflage progressif entraîne un développement cutané sur plusieurs semaines comme lors de la grossesse).
Dans tous les cas, votre chirurgien vous expliquera la solution adaptée à votre cas personnel.
 Consultation
Consultation
Le chirurgien mènera un interrogatoire, suivi d'un examen de la lésion cutanée afin de vous expliquer la ou les possibilité(s)
chirurgicale(s) et le type d’anesthésie retenu.
L’arrêt du tabac est recommandé un mois avant et un mois après l’intervention (risque d’un retard de cicatrisation).
Pour les traitements anticoagulants par anti vitamines K (Préviscan®, Sintrom®,…), un contrôle de l’INR est pratiqué un à trois
jours avant l’intervention et doit être inférieur à 3. Les anticoagulants oraux (Xarelto®, Eliquis®, Pradaxa®, …) ne doivent pas
être arrêtés. Les patients sous traitement antiagrégants plaquettaires (Aspégic®, Plavix®, Efient®,…) doivent poursuibre leur
traitement à l’identique.
Aucun maquillage ni aucun bijou ou piercing ne devra être porté durant l'opération.
 L’intervention
L’intervention
Les modalités de l’intervention sont directement liées au type d’anesthésie choisie et vous auront été détaillées pendant la consultation.
- anesthésie locale : un produit anesthésiant est injecté autour de la zone à opérer afin d'assurer l'insensibilité. C'est le cas le plus fréquent. L’intervention ne nécessite pas une hospitalisation et peut, à l'instar des soins dentaires, être réalisée à l'hôpital "en externe", c'est-à-dire avec une entrée juste avant l'opération et une sortie juste après celle-ci
- anesthésie "vigile" (anesthésie locale + tranquillisants) : vous pouvez rester éveillé mais vous serez relaxé. Elle peut être préférée pour des raisons de confort personnel et/ou de votre état général. Dans ce cas, il y a nécessité d’une hospitalisation "en ambulatoire" (= hospitalisation de jour) avec une sortie le jour même après quelques heures de surveillance
- anesthésie générale classique : vous dormez complètement. Ce type d’anesthésie est peu fréquent en chirurgie cutanée. L'hospitalisation se fera "en ambulatoire" et parfois de façon traditionnelle, avec une nuit à passer sur place (cela reste exceptionnel pour la chirurgie du cancer de la peau)
 Suites opératoires
Suites opératoires
Dans les 48 premières heures, il peut apparaître un œdème (gonflement) et un petit hématome (bleu) qui ne sont que transitoires.
Un petit saignement peut tâcher légèrement le pansement. Des démangeaisons sont par ailleurs assez fréquentes durant la phase
de cicatrisation. Les douleurs véritables invalidantes sont rares. Une sensation de tension et d’inconfort est classique,
cédant facilement avec une prescription de Paracétamol.
Toutes ces constatations ne sont pas inquiétantes et doivent être considérées comme des suites "habituelles".
Suivant la zone opérée (épaule, dos..), il faut éviter les mouvements qui "tirent" sur la cicatrice.
Les fils ne sont pas résorbables et seront retirés entre le 7ème et le 15ème jour suivant la zone opérée. Le chirurgien vous
expliquera les modalités des soins à apporter à votre cicatrice pour les semaines suivantes (massages, protection solaire…).
Dans le cas d’une cicatrisation dirigée, des soins locaux seront réalisés par une infirmière à domicile de manière quotidienne
jusqu’à cicatrisation complète qui surviendra après deux à trois mois selon la localisation. Vous serez suivi toutes les semaines
par votre chirurgien afin de pouvoir adapter le protocole de soins si nécessaire. Les soins peuvent occasionner quelques douleurs
pendant la phase initiale de cicatrisation.
Concernant l'évolution cicatricielle habituelle, il faut noter qu'initialement la cicatrice est souvent rouge ou rosée, puis
vire au brun et devient fibreuse, indurée, avant de s'éclaircir et de s'assouplir (après le troisième mois).
Pendant 6 à 12mois, il faut limiter l’exposition solaire et d'utiliser une protection type "écran total".
L'aspect de la cicatrice prend son aspect définitif après 3-4 mois mais elle se stabilise réellement au bout de plusieurs
mois (12-24 mois).
Dans le cas d'un cancer de la peau, l'examen anatomopathologique au microscope peut conclure à la nécessité d’une reprise
chirurgicale (les limites sont parfois floues et difficiles à déterminer précisément à l'œil nu, il existe un risque d’exérèse
incomplète ou avec une marge de sécurité insuffisante).
Même si l'ablation d'une lésion a été jugée complète, y compris par l'examen anatomopathologique, on peut parfois assister,
même des années après, à une "récidive" locale de la lésion. En effet certaines lésions sont minimes, non décelables lors de la
première intervention. Elles peuvent donc être initialement épargnées et ensuite se développer pour leur propre compte.
 Complications
Complications
Bien que tous les efforts soient mis en œuvre pour rendre les cicatrices les plus discrètes possible, il arrive que la
cicatrisation ne soit pas satisfaisante. La qualité de la cicatrisation est variable selon l'âge, les parties du corps, les
facteurs environnementaux (tabac), les autres pathologies du patient et d'un individu à l'autre.
La chirurgie des lésions cutanées comporte, comme tout acte médical si minime soit-il, un certain nombre d'incertitudes et de
risques.
En choisissant un chirurgien qualifié, formé spécifiquement à ce type de techniques, vous limitez au maximum ces risques, sans
toutefois les supprimer complètement. Les complications significatives restent exceptionnelles.
Pour autant, et malgré leur rareté, vous devez quand même connaître les complications possibles :
- petits saignements : ils peuvent survenir même quelques jours après l'intervention. Ils sont habituellement faciles à contrôler
- hématomes : la plupart du temps sans gravité, ils peuvent justifier d'être évacués s'ils sont trop importants
- infection : elle peut être liée à une forme d'intolérance aux fils de suture ou être favorisée par la présence d'un petit hématome. Le recours à des antibiotiques ou de simples soins locaux permet de résoudre le problème, parfois avec des conséquences néfastes sur la qualité de la cicatrice
- nécrose cutanée : il s'agit d'une mortification de la peau par défaut d'apport sanguin. Elle est exceptionnelle et ne se rencontre que dans les cas de tension extrême sur les berges de la cicatrice ou lors de la réalisation d'un lambeau à la vascularisation précaire. Elle peut parfois venir compliquer un hématome ou une infection. Elle est nettement favorisée par le tabagisme
- lâchage de suture et/ou retard de cicatrisation : il peut résulter d’un hématome ou d’une infection ou être la conséquence d’une intolérance aux fils. Il est plus fréquent chez les fumeurs. Il se traite avec la mise en route d’une cicatrisation dirigée (voir plus haut). Il peut engendrer un certain élargissement de la cicatrice, souvent moins important à terme que ce qui était imaginé au départ.
- défaut de prise de greffe : la réussite d'une greffe n'est jamais certaine à 100%
- anomalies de cicatrisation : au-delà des cicatrices inesthétiques déjà évoquées, on pense surtout aux redoutables mais rarissimes cicatrices "chéloïdes" vraies, dont le traitement est très délicat et souvent décevant
- troubles sensitifs : on peut observer des troubles localisés de la sensibilité (anesthésie, fourmillements…). La plupart du temps, ces troubles sont transitoires et disparaissent spontanément en quelques semaines
Cancer de la peau
Une forme de carcinome basocellulaire
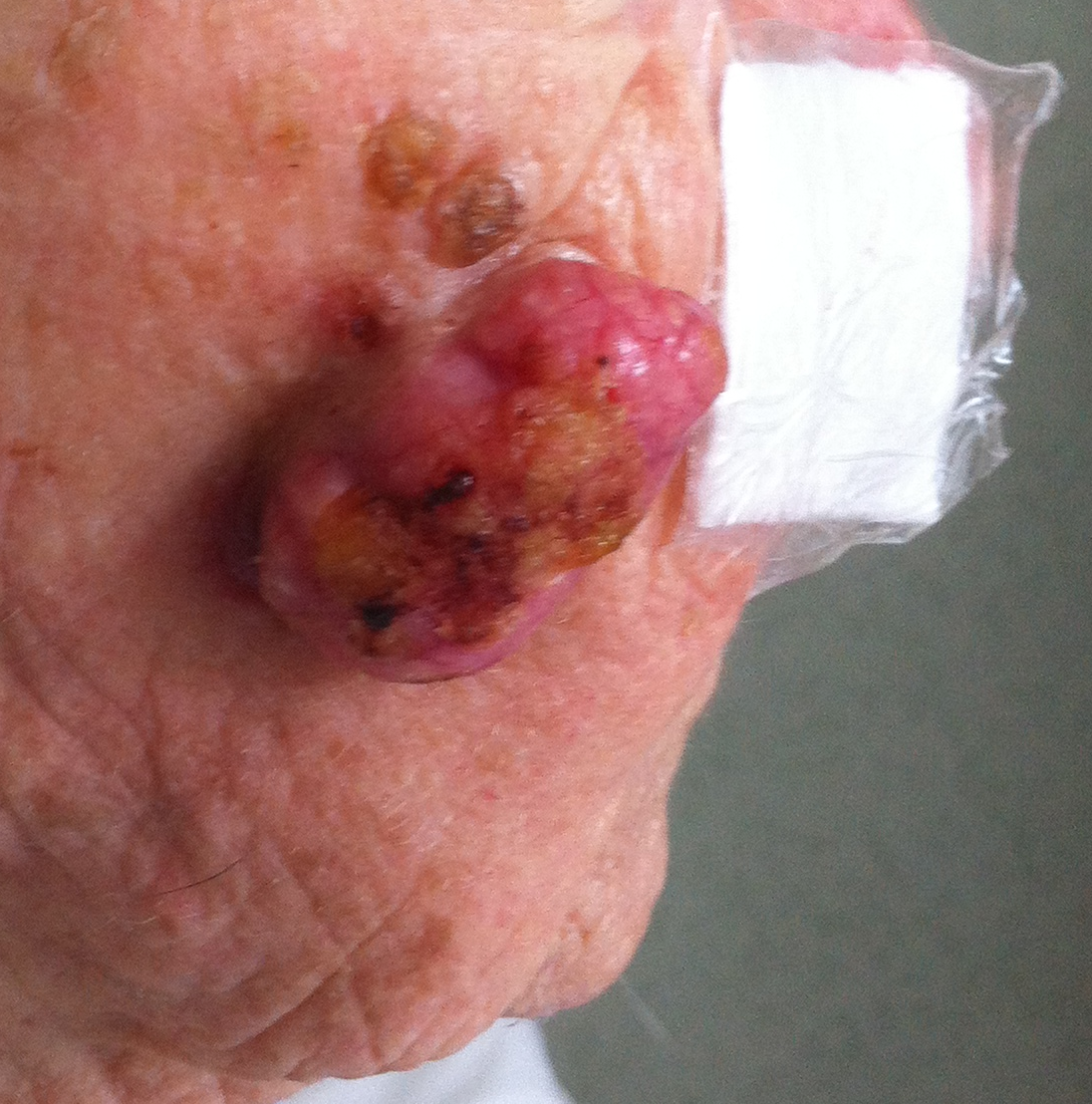
Un carcinome épidermoïde
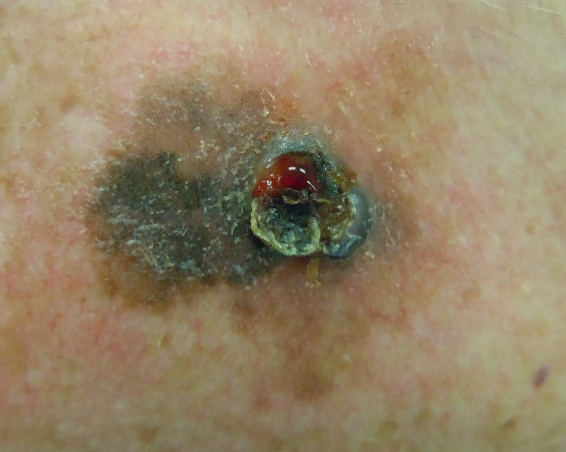
Un mélanome
Chirurgie cutanée
Ablation "en fuseau"
Lignes de moindre tension de la face
Avancement d'un lambeau cutané