Les glandes salivaires produisent la salive comme l’indique leur nom. On distingue trois paires de glandes salivaires principales
(GSP : parotides, sous-maxillaires et sub-linguales) et les glandes salivaires accessoires (GSA : très nombreuses et minuscules
sous la muqueuse de toute la bouche).
Les pathologies rencontrées au niveau des glandes salivaires peuvent être d’origine infectieuse (parotidite et sous-maxillite), lithiasique (calcul) ou tumorale
(dans la grande majorité des cas bénigne). Dans certains cas, le traitement peut être de réaliser l’ablation d’une glande
salivaire (parotidectomie pour la glande parotide, sous-maxillectomie pour la glande sous-maxillaire), ce qui n’a quasiment
aucune incidence sur la production de la salive.
- la parotidectomie
- la sous-maxillectomie
La parotidectomie
La parotidectomie est l'ablation partielle ou totale de la glande parotide. La glande parotide est une des glandes salivaires principales. Nous en avons deux, une à droite et une à gauche en avant de chaque oreille (ce sont elles qui gonflent et deviennent visibles lors des oreillons). Elles sont traversées par le nerf facial. Ce nerf permet la motricité de la moitié de la face (un pour chaque côté du visage).
 Consultation
Consultation
L’apparition d’une masse, le plus souvent indolore, de la région parotidienne amène à consulter. L’examen clinique permet d’orienter le diagnostic. Des examens (scanner, IRM) permettent d’affiner le diagnostic. Dans la grande majorité des cas, il s’agit d’une tumeur dont il est indispensable de préciser la nature bénigne ou maligne (dans environ 70% des cas, il s’agit de tumeur bénigne). La parotidectomie, associée à un examen histologique (microscopique), est à la fois le moyen d’établir le diagnostic de façon certaine et dans le même temps de réaliser le traitement. Beaucoup plus rarement, la pathologie est d’origine lithiasique (calcul) ou inflammatoire (parotidite).
 L’intervention
L’intervention
L'intervention se déroule sous anesthésie générale et donc lors d’une hospitalisation.
L'incision passe juste en avant de l'oreille (type incision du lifting cervico-facial) puis se poursuit sous l’oreille au
niveau du cou, le but étant de rendre discrète la cicatrice. Le nerf facial est repéré et écarté pour effectuer l'ablation de
la tumeur. La tumeur est analysée pendant l'intervention (examen anatomopathologique extemporané) afin de préciser la nature de
celle-ci. Le résultat guide la suite de l’intervention :
- tumeur bénigne : le geste est déjà complet, la parotidectomie reste partielle
- tumeur mixte (ou adénome pléomorphe) : cette tumeur bénigne est la plus fréquente de la glande parotide. Elle présente un risque de récidive et de cancérisation rare mais possible. La parotidectomie est complétée pour être quasi totale
- tumeur maligne : la parotidectomie sera totale, complétée par un curage ganglionnaire cervical (traitement des ganglions du cou) grâce à un prolongement de l'incision dans le cou
 Suites opératoires
Suites opératoires
La durée de l’hospitalisation varie de 2 à 5 jours (ablation du drainage).
Les soins opératoires comportent des soins locaux pendant une période de 8 à 10 jours jusqu’à l’ablation des points.
Les suites post-opératoires sont :
- une dépression résiduelle existant parfois en arrière de l'angle de la mâchoire
- une perte de sensibilité du pavillon de l'oreille fréquente en post-opératoire. Cela s'atténuera avec le temps
- une parésie (paralysie incomplète) de l’hémiface du côté opéré. Son intensité est variable. Elle est temporaire. La récupération d'une mobilité normale prend environ 1 à 3 mois. Lorsque la parésie est importante, des séances de kinésithérapie seront prescrites associées à une protection oculaire nocturne (le déficit de fermeture de l’oeil expose la cornée à des ulcérations)
 Complications
Complications
Bien que tous les efforts soient mis en œuvre dans des conditions de compétence et de sécurité conformes aux données actuelles de la
science pour réaliser une parotidectomie, le risque de complication n’est pas nul.
En choisissant un chirurgien qualifié, formé spécifiquement à ce type de techniques, vous limitez au maximum ces risques, sans toutefois
les supprimer complètement. Les complications significatives restent exceptionnelles. Il faut mettre en balance les risques encourus par
rapport aux bénéfices de l’intervention.
Pour autant, et malgré leur rareté, vous devez quand même connaître les complications possibles :
- les hémorragies et surinfections sont exceptionnelles
- le syndrome de Frey : ce phénomène apparaît quelques mois après l’intervention. Il s’agit d’un défaut de cicatrisation de certaines terminaisons nerveuses. Lors de l'alimentation, une hypersudation apparaît sur la joue, d'intensité variable, parfois gênante. Ce syndrome peut être désormais résolu par des injections de toxine botulique
- la paralysie faciale définitive est exceptionnelle. Elle peut être volontaire par sacrifice délibéré du nerf (tumeur maligne) ou survenir lors d’une chirurgie techniquement complexe (tumeur inflammatoire ou infectée, seconde intervention). Les injections de toxine botulique peuvent aider à resymétrisation partielle du visage au repos
La parotidectomie
Tracé de l'incision
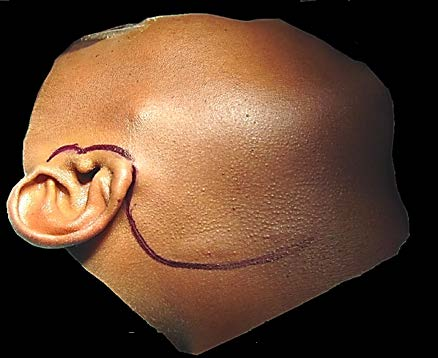
Schéma d'une glande parotide
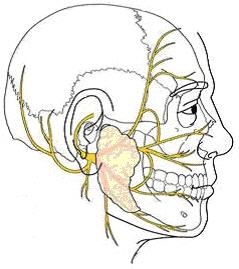
En jaune, il s'agit du dessin du trajet du nerf facial.